Binnen de schedel kunnen verschillende soorten tumoren voorkomen. Op basis van het weefselonderzoek is bij u een glioom vastgesteld.
Een glioom groeit vanuit het steunweefsel van de hersenen, de gliacellen. Gliacellen zijn steuncellen die het zenuwweefsel voeden, beschermen, isoleren, en op hun plek houden. Onder de microscoop zijn meerdere soorten gliacellen te onderscheiden, waaronder astrocyten en oligodendrocyten.
- Een tumor uit een astrocyt heet een astrocytoom.
- Een tumor uit een oligodendrocyt heet een oligodendroglioom.
De verschillende vormen van gliomen groeien tussen het gezonde hersenweefsel door. Gliomen zaaien bijna nooit uit naar andere organen.
Kwaadaardigheid en graad van een tumor
De kwaadaardigheid van de tumor wordt uitgedrukt in gradaties: 1 t/m 4. Graad 1 tumoren worden goedaardige tumoren genoemd omdat deze vaak genezend te behandelen zijn of omdat er geen behandeling nodig is vanwege zeer langzame groei. Genezing van gliomen met graad 2 t/m 4 is tot op heden helaas niet mogelijk. Deze gliomen groeien met uitlopers door het gezonde hersenweefsel heen en kunnen daardoor nooit volledig verwijderd worden. Ze komen in de loop der tijd altijd terug en worden daarom kwaadaardig genoemd. Laaggradige gliomen groeien langzaam, hooggradige gliomen groeien snel en ongeremd.
Wie kan een glioom krijgen?
Over de oorzaak van het ontstaan van gliomen weten we weinig. Gliomen ontstaan niet door een ongezonde levensstijl, zoals roken, overmatig alcoholgebruik of voeding. Sommige hersentumoren komen vaker voor bij bepaalde erfelijke ziekten, maar deze erfelijke ziekten zijn weer erg zeldzaam. Het glioom komt niet vaak voor in Nederland. Per jaar krijgen ongeveer 1.000 mensen te horen dat zij een glioom hebben.
Oorzaken uitklapper, klik om te openen
Kwaadaardige hersentumoren zijn een vorm van kanker. Kanker is een verzamelnaam voor meer dan honderd verschillende ziekten. Al die ziekten hebben iets met elkaar gemeen. Het normale proces van lichaamscellen die zichzelf delen en vernieuwen is verstoord. Daardoor komt er een ongeremde celdeling op gang. Deze cellen kunnen door gezond lichaamsweefsel heen groeien en dat brengt schade toe aan lichaamsfuncties. Op de pagina Over kanker - UMC Utrecht vindt u meer informatie. De hersenen zijn net als elk orgaan in ons lichaam opgebouwd uit cellen. Een hersentumor is een gezwel dat ontstaat door overmatige celdeling.
Onderzoek & diagnose uitklapper, klik om te openen
Om het tumortype te bepalen is uw tumorweefsel onder de microscoop onderzocht. Dit weefsel is tijdens operatie verkregen. In aanvulling op het weefselonderzoek wordt naar de aanwezigheid van bepaalde tumormarkers/moleculaire kenmerken gekeken. Deze markers kunnen helpen bij de diagnose, en de keuze voor de behandeling.
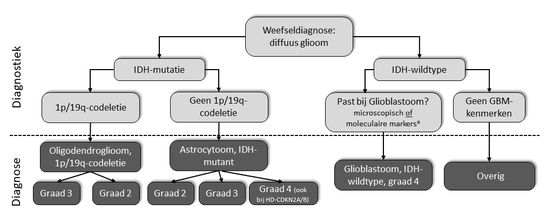
Verschillende markers bij het glioom zijn:
- 1p/19q-codeletie: deze marker komt vooral bij oligodendrogliomen voor en wijst op gevoeligheid voor bepaalde behandelingen, o.a. type chemotherapie (PCV).
- MGMT-methylatie: deze marker wijst op gevoeligheid voor chemotherapie (met name temozolomide).
- IDH-mutatie (IDH1 of IDH2): deze marker komt bij gliomen van graad 2 t/m 4 voor en geeft informatie over diagnose en prognose. De aanwezigheid van een IDH-mutatie maakt het in bepaalde gevallen, bij graad 2 en 3 gliomen, mogelijk om te behandelen met doelgerichte therapie (vorasidenib).
Uw arts kan u uitleggen welke markers bij u onderzocht zijn en wat dat betekent voor uw diagnose en behandeling.
Behandeling uitklapper, klik om te openen
Doel behandeling
Graad 1 gliomen (pilocytaire astrocytomen) zijn soms genezend te behandelen, vaak met een operatie. Genezing van gliomen met graad 2 t/m 4 is tot op heden helaas niet mogelijk. Dat wil niet zeggen dat behandeling dan zinloos is. De behandeling is gericht op langdurig remmen dan wel stoppen van tumorgroei met een goede kwaliteit van leven.
Behandeling
Na operatie zijn er verschillende behandelmogelijkheden van het glioom.
Een laaggradige glioom groeit langzaam. Meestal is de eerste stap in de behandeling een operatie, omdat daarmee ook een definitieve diagnose kan worden gesteld. Er is niet altijd een verdere behandeling nodig. Soms is de operatie voldoende en kan de tumor worden gevolgd met MRI-scans. Als er wel verder behandeling nodig is, kan deze bestaan uit:
- bestraling (radiotherapie)
- chemotherapie (celdodende medicijnen)
- doelgerichte therapie (medicijnen specifiek gericht op de kankercel)
Een hooggradig glioom groeit sneller dan een laaggradig glioom. Indien mogelijk zal er eerst een operatie plaatsvinden waarbij zoveel mogelijk tumorweefsel wordt verwijderd. Omdat er altijd kwaadaardige cellen achterblijven, wordt de behandeling verder aangevuld met:
- bestraling (radiotherapie)
- chemotherapie (celdodende medicijnen)
- een combinatie van radiotherapie en chemotherapie
Het kan ook zijn dat er geen tumor remmende opties meer bestaan, door bijv. de lokatie of grootte van de tumor, of uw gezondheidstoestand. Er zal dan worden over gegaan op symptoomgerichte behandeling.
Welke behandeling voor u het meest geschikt is, besluiten de betrokken artsen in samenspraak met u en uw familie.
Studies
Zijn er nieuwe of experimentele behandelingen mogelijk?
Het UMC Utrecht is regelmatig betrokken bij wetenschappelijk onderzoek naar nieuwe behandelingen. Als u in aanmerking komt voor een nieuwe (experimentele) behandeling, dan zal uw behandelend arts dit met u bespreken. Onderzoeksbehandelingen worden alleen uitgevoerd als u – na voorlichting – hiermee instemt. De inhoud van de onderzoeksbehandeling verschilt per onderzoek en wordt hier dan ook niet verder beschreven.
Afspraken
Ter voorbereiding op de behandeling worden afspraken ingepland op de polikliniek. Dit kan bij de neuroloog zijn, bij de radiotherapeut of bij de neuroloog en radiotherapeut samen. Daarnaast ontvangt u een afspraak met de verpleegkundig specialist/physician assistant neuro-oncologie. Tijdens deze gesprekken ontvangt u informatie over de behandelmogelijkheden en wordt gevraagd naar uw gezondheidstoestand en uw medicijngebruik. Uiteraard is er gelegenheid tot het stellen van vragen over bijvoorbeeld de diagnose.
Informatie
Wenst u meer informatie, dan kunt u terecht op onderstaande website:
Aanvullende informatie over websites, patiëntenverenigingen en lotgenotencontact kunt u vinden in hoofdstuk 10 in het Patiënten Informatie Dossier.
Wanneer contact opnemen?
- Bij levensbedreigende situaties belt u altijd 112.
- Voor alle andere vragen kunt u terecht bij uw vaste contactpersoon: de verpleegkundig specialist/physician assistant Neuro-oncologie.
- Stel niet-spoedeisende vragen indien mogelijk via het patiëntenportaal.
- Voor logistieke afspraken kunt u terecht bij de polikliniek Neuro-oncologie.
Zorgkosten uitklapper, klik om te openen
Meer over zorgkostenContact uitklapper, klik om te openen
Als u een afspraak wilt maken op de polikliniek neuro-oncologie, dan heeft u eerst een verwijzing nodig van uw huisarts of specialist.
Polikliniek Neuro-oncologie
polineuro-oncologie@umcutrecht.nl
Geopend maandag t/m vrijdag van 8.00 - 17.00 uur.
Verhinderd?
Als u verhinderd bent voor een afspraak of onderzoek, geef dit dan zo snel mogelijk door via het telefoonnummer van de polikliniek. U kunt dan een nieuwe afspraak maken met de polikliniekmedewerker. We kunnen afspraken die niet op tijd zijn afgezegd in rekening brengen.
Verpleegafdeling Neuro-oncologie en functionele neurochirurgie en epilepsie (C3 oost)
Als u een afspraak wilt wijzigen, geef dit dan tijdig door. Ook voor vragen aan één van de medewerkers kunt u hier terecht.