In overleg met de arts en diëtist gaat u thuis sondevoeding gebruiken. In deze brochure staat informatie over sondevoeding, hoe u deze moet toedienen en over de verzorging van de materialen die u nodig hebt.
Wat is sondevoeding? uitklapper, klik om te openen
Omdat u onvoldoende voedingsstoffen binnen krijgt om op gewicht te blijven of te komen, gaat u met sondevoeding starten. Sondevoeding is een dun vloeibare voeding en wordt toegediend door een slangetje (sonde of katheter). Sondevoeding kan de normale voeding helemaal vervangen, maar kan ook een aanvulling zijn op wat u gewend bent te eten. U ruikt of proeft sondevoeding niet, omdat het direct in de maag of darmen komt. Alleen als u wat voeding opboert, proeft of ruikt u de sondevoeding. De smaak is melkachtig.
Er zijn verschillende soorten sondevoeding. Uw diëtist adviseert de soort sondevoeding die het beste bij u past.
Welke sonde hebt u (gekregen)? uitklapper, klik om te openen
U krijgt de voeding door een sonde, een buigzaam slangetje. Het uiteinde van het slangetje ligt in de maag of in de darm.
Op deze tekening ziet u de verschillende sondes.
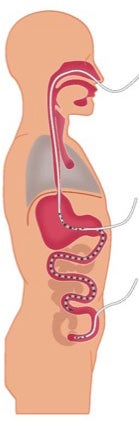
Neusmaagsonde
Deze sonde loopt via de neus en de keel naar de maag (zie A).
Gastrostomie katheter; PEG (Percutane Endoscopische Gastrostomie) of PRG (Percutane Radiologische Gastrostomie)
De sonde wordt in de buikwand geplaatst en komt door de buikwand naar buiten. De sondevoeding komt in de maag terecht (zie B).
Neusdarmsonde (onder andere neusduodenumsonde)
De sonde loopt via de neus en de keel, het uiteinde komt in de darm te liggen. De sondevoeding komt rechtstreeks in de darm terecht (zie A, geblokte stuk loopt door naar de darm).
Darmsonde
Jejunostomie katheter. De sonde komt ligt in de dunne darm en komt door de buikwand naar buiten. De voeding komt rechtstreeks in de darm terecht (zie C).
Hoe wordt de sondevoeding toegediend? uitklapper, klik om te openen
Sondevoeding wordt op verschillende manieren toegediend. De manier van toedienen die voor u het meest geschikt is, wordt ook bepaald door de soort sonde die u hebt.
Portietoediening
Bij toediening per portie krijgt u meerdere keren per dag sondevoeding toegediend met een spuit, die op de sonde wordt aangesloten.
Toediening met een voedingspomp
De sondevoeding wordt gelijkmatig en in de gewenste hoeveelheid met een voedingspomp toegediend. De voedingspomp wordt bevestigd aan een infuuspaal, of zit in een rugzak. De thuiszorg of leverancier van de voedingspomp geeft uitleg over de voedingspomp.
Wat is goede hygiëne bij het gebruik van sondevoeding? uitklapper, klik om te openen
Sondevoeding is meestal verpakt in een pack (kunststof zak) en kant-en-klaar voor gebruik. Goede hygiëne is heel belangrijk, omdat de sondevoeding, de sonde en toedieningsmaterialen gevoelig zijn voor bacteriën. Te veel bacteriën kunnen misselijkheid of diarree veroorzaken. Hieronder staan adviezen voor het bewaren en toedienen van sondevoeding.
Bewaren van sondevoeding
Denk bij het bewaren van sondevoeding aan het volgende:
- gebruik de sondevoeding niet meer als de houdbaarheidsdatum op de verpakking voorbij is;
- bewaar dichte verpakkingen bij voorkeur op een donkere koele plaats.
Kant-en-klare sondevoeding (pack):
- bewaar geopende verpakkingen met kant-en-klare sondevoeding altijd in de koelkast met de dop erop;
- geopende packs nooit langer dan 24 uur bewaren;
- een pack aangesloten op de pomp is 24 uur houdbaar;
- haal de hoeveelheid benodigde sondevoeding een uur van te voren uit de koelkast, om de voeding op kamertemperatuur te brengen;
- schud de verpakking altijd voor gebruik;
- sondevoeding mag niet in de zon staan;
Zelf te bereiden sondevoeding (bijvoorbeeld Vivonex Ten):
- ongeopend op een koele, droge plaats bewaren;
- bereiden volgens de gebruiksaanwijzing op de verpakking;
- bereid is deze sondevoeding op kamertemperatuur 4 uur houdbaar, in de koelkast 24 uur houdbaar.
Hygiëne en verzorging van de sonde
Voor het hygiënisch toedienen van sondevoeding is het volgende belangrijk:
- was altijd uw handen voordat u begint met het verzorgen van de sonde of met het toedienen van sondevoeding;
- werk op een schone plek, bijvoorbeeld een schone tafel of een schoon aanrecht;
- verwissel minstens 1 keer per 24 uur het toedieningssysteem;
- spoel de sonde minimaal 3x per dag door met 20-30 ml kraanwater (zie ook ‘Het doorspoelen van een neussonde, gastrostomie en jejunostomie’; op blz 9).
Hoe kunt u het toedieningssysteem verwisselen? uitklapper, klik om te openen
Om verstopping te voorkomen moet het toedieningssysteem dagelijks verwisseld worden. U kunt deze het beste verwisselen wanneer u een nieuw pack sondevoeding aanhangt:
- leg een nieuw toedieningssysteem klaar en haal deze uit de verpakking;
- sluit het nieuwe toedieningssysteem aan op het pack sondevoeding;
- vul het gehele systeem met sondevoeding door op het knopje ‘fill set’ te drukken wanneer het systeem in de pomp bevestigd is (afhankelijk van welk soort voedingspomp u hebt);
- als het systeem gevuld is, kunt u het toedieningssysteem verwisselen;
- het los koppelen gebeurt door aan het toedieningssysteem en de sonde te draaien.
Het doorspoelen van een neussonde, gastrostomie en jejunostomie uitklapper, klik om te openen
Het doorspoelen van de sonde is belangrijk om verstopping te voorkomen. Spoel de sonde minimaal 3 keer per dag door met 20-30 ml lauwwarm water. In ieder geval voor en na het toedienen van sondevoeding en het geven van medicijnen via de sonde. Ga als volgt te werk:
- zet de sondevoeding stop;
- pak een 20 of 50 ml spuit en vul deze met lauwwarm kraanwater;
- sluit de spuit aan op het bijspuitpunt van de sonde;
- druk nu met enige kracht de spuit leeg;
- herstart de sondevoeding.
Spoel de sonde in elk geval altijd door:
- voor en na het toedienen van de sondevoeding;
- bij elke verwisseling van fles of pack sondevoeding;
- voor en na toedienen van elk medicijn via de sonde;
- voor het slapen gaan en na het wakker worden.
Mocht om welke redenen dan ook de voedingssonde toch verstopt zitten, zie dan bladzijde 13: ‘Wat te doen bij een verstopte voedingssonde’.
Voor het verzorgen van de PEG; zie de folder zie folder 'Percutane Endoscopische Gastrostomie, plaatsing en verzorging van de PEG-sonde."
Voor het verzorgen van de PRG; zie de folder zie folder 'Percutane Radiologische Gastrostomie, plaatsing en verzorging van de PRG-sonde."
Beide folders zijn verkrijgbaar via de scopiekamer of verpleegkundig specialist.
Het verwisselen van de neus- of wangpleister bij een neussonde uitklapper, klik om te openen
Om te voorkomen dat de pleister loslaat en de neussonde niet goed op zijn plaats blijft zitten is het belangrijk om de neuspleister elke dag of na het douchen te vervangen. U voorkomt huidirritatie en drukplekken in de neus door de neussonde net even anders vast te plakken.
Hoe verwisselt u de pleister?
- was uw handen;
- leg de benodigde materialen klaar; nieuwe pleister, vochtig gaasje of washandje;
- haal de oude pleister voorzichtig los en zorg ervoor dat de sonde op de juiste plaats blijft. U kunt met een watervaste stift of een stukje pleister op de sonde aangeven hoever hij in de neus moet zitten;
- verwijder de oude pleisterresten, eventueel met zeep met warm water of met ether. Laat dit goed opdrogen, anders plakt de nieuwe pleister niet;
- plak de nieuwe pleister net op een andere plaats om drukplekken te voorkomen;
- mocht uw huid gevoelig reageren op pleisters overleg dan met de verpleegkundigen hoe u de pleister het beste kunt vastzetten.
Vastzetten van de neussonde uitklapper, klik om te openen
Zet de sonde vast op uw kleding met bijvoorbeeld een pleister of veiligheidsspeld. Dit voorkomt dat de sonde er bij een onverwachte beweging uitschiet.
Gebruik van medicijnen uitklapper, klik om te openen
Als u medicijnen gebruikt en slikken voor u geen probleem is, kunt u uw medicijnen gewoon blijven slikken. Als u niet kunt of niet mag slikken, dan wordt door de arts of verpleegkundige gekeken naar een alternatief in de vorm van een suspensie, poeders, druppels of zetpil.
Het toedienen van medicijnen bij een neusmaagsonde, gastrostomie katheter of neusdarmsonde:
Let tijdens het toedienen van de medicijnen op de volgende punten:
- spuit de sonde of gastrostomie katheter voor en na de toedienen van elk medicijn door met 20- 30 ml lauwwarm water;
- vermeng de medicatie nooit met sondevoeding;
- als u medicatie moet innemen ‘op een nuchtere maag’, dan moet de sondevoeding geruime tijd gestopt worden. Bespreek dit met uw diëtist; zodat zij rekening kan houden met de inloopsnelheid van de sondevoeding.
Het toedienen van medicijnen bij een jejunostomie katheter:
De sonde van de jejunostomie katheter is zo dun dat deze gemakkelijk verstopt kan raken.
Alleen noodzakelijke medijnen mogen, na overleg met uw behandelend arts, door deze katheter gegeven worden.
Verzorging van neus, keel, mond en gebit uitklapper, klik om te openen
Verzorging van de neus
Bij een neussonde kan het neusslijmvlies geïrriteerd raken. Wanneer het neusslijmvlies geïrriteerd is, kunt u de sonde vastplakken op een andere plek op de neus of wang (zie pagina 10 bij ‘Het verwisselen van de neus- of wangpleister’). Controleer de neus dagelijks op roodheid en/of beginnende wondjes. Verzorg eventueel de neus met een in water gedrenkt gaasje of wattenstaafje. Gebruik zonodig fysiologisch zout in druppels of spray (te koop bij drogist of apotheek).
Verzorging van de mond en het gebit
Wanneer u niet eet, worden de speekselklieren in de mond niet gestimuleerd om speeksel te maken. Het speeksel beschermt normaal gesproken het gebit en de mond. Denk daarom aan:
- poets bij voorkeur 3 keer per dag uw tanden of gebitsprothese met fluoride tandpasta. Wanneer u niet kunt poetsen: drie tot vier keer per dag de mond spoelen met chloorhexidine 0,12% mondspoeling;
- één keer per dag de tong mee poetsen;
- reinig één keer per dag de ruimte tussen tanden en kiezen met een tandenstoker of flosdraad;
- houd de mond vochtig door deze regelmatig te spoelen met kraanwater of door af en toe een suikervrij zuurtje of kauwgom te gebruiken (mits toegestaan); gebruik suikervrij zuurtjes of kauwgom in verband met tandbederf;
- vet uw lippen in met lippencrème (bijvoorbeeld Labello) of vaseline.
Hebt u keel- of slikklachten?
Hebt u keel- of slikklachten, gebruik dan bijvoorbeeld Strepsils en of Hibitane zuigtabletten om “de keel (pijn) te verzachten”. Deze zijn verkrijgbaar bij de drogist. Als het slikken echt pijnlijk wordt / blijft, laat dan uw (huis)arts of verpleegkundig specialist beoordelen of er eventueel sprake is van een schimmelinfectie in de keel.
Dit komt vaker voor bij aanwezigheid van een sonde. Dit moet dan behandeld worden. Overleg bij blijvende pijnklachten altijd met uw (huis)arts of verpleegkundig specialist.
Gewichtsverloop uitklapper, klik om te openen
Het is belangrijk dat uw gewicht stabiel blijft. Tijdens een behandeling of in een herstelfase kunt u beter geen gewicht verliezen. Dit vermindert de wondgenezing, de hart- en longfunctie en geeft risico op infecties. U herstelt dan minder snel en kunt zich minder goed voelen. Weeg uzelf 1x per week op hetzelfde moment van de dag op dezelfde weegschaal. Als u afvalt, neem dan contact op met de diëtist.
Problemen bij het gebruik van sondevoeding uitklapper, klik om te openen
Het is mogelijk dat u bij het gebruik van sondevoeding problemen ondervindt. Hieronder staan de meest voorkomende problemen en wat u er zelf aan kunt doen.
Verstopte sonde
U merkt dit doordat:
- de sonde niet meer goed doorloopt;
- de voedingspomp slaat steeds op alarm;
- het lukt niet om lauw kraanwater door de sonde spuiten.
Oorzaken kunnen zijn:
- de sonde is onvoldoende of niet goed doorgespoten met lauw kraanwater;
- medicijnen zijn niet fijn genoeg gemaakt;
- verharding van de sonde door ouderdom of te lange blootstelling aan de zon.
Wat kunt u er aan doen?
- trek met een spuit zoveel mogelijk voeding uit de sonde;
- probeer de sonde door te spuiten met 5-10 ml lauw kraanwater;
- herhaal dit enkele malen;
- gebruik nooit koolzuurhoudend bronwater of frisdranken;
- als de verstopping te zien is: probeer op die plek de voedingssonde zachtjes te kneden. Als de verstopping los komt, de sonde doorspuiten met lauwwarm water;
- als het niet lukt zal de sonde vervangen moeten worden.
Neem contact op met de (huis)arts of verpleegkundige van de thuiszorgorganisatie voor overleg. Indien dit ’s nachts gebeurt, kunt u tot de volgende ochtend wachten.
Obstipatie
Obstipatie betekent dat u langer dan 3 dagen geen ontlasting hebt gehad, tenzij dit uw normale ontlastingspatroon is.
Oorzaken hiervan kunnen zijn:
- u krijgt te weinig vocht;
- uw voeding bevat te weinig voedingsvezels;
- medicijnen;
- gebrek aan lichaamsbeweging.
Wat kunt u er aan doen?
- meer vocht gebruiken bespreken met uw (huis)arts;
- de mogelijkheid van vezelrijke voeding bespreken met uw (huis)arts/of diëtist;
- medicatie bespreken met uw (huis)arts;
- mogelijkheid tot (meer bewegen) bespreken met uw (huis)arts.
Diarree
U moet vaak naar het toilet of u hebt waterdunne ontlasting.
Oorzaken hiervan kunnen zijn:
- te snelle toediening van de sondevoeding;
- te koude voeding;
- te grote hoeveelheid voeding in één keer toedienen;
- uw voeding bevat te weinig voedingsvezels;
- het toedieningssysteem is te lang gebruikt;
- gebrek aan hygiëne;
- uw voeding wordt minder goed verteerd;
- medicijnen.
Wat kunt u er aan doen?
- inloopsnelheid sondevoeding verlagen;
- voeding op kamer temperatuur toedienen;
- een andere toedieningshoeveelheid bespreken met de diëtist;
- de mogelijkheid van vezelrijke voeding bespreken met uw diëtist of (huis)arts;
- ga hygiënisch te werk: zie informatie onder het kopje “Hygiëne en verzorging van de sonde ”
Belangrijk bij diarree is dat u voldoende vocht binnen krijgt. Als de diarree langer dan drie dagen aanhoudt, neem dan contact op uw (huis)arts.
Misselijkheid en / of braken
U voelt zich misselijk en/ of u braakt de sondevoeding weer uit.
Oorzaken hiervan kunnen zijn:
- de sondevoeding is te snel toegediend;
- er is een te grote hoeveelheid sondevoeding in één keer gegeven;
- de maag werkt minder snel;
- passageproblemen in het maagdarmkanaal (bijvoorbeeld obstipatie);
- verkeerde positie van de voedingssonde (bijvoorbeeld een neusduodenumsonde ligt in de maag).
Wat kunt u er aan doen?
- het verlagen van de inloopsnelheid bespreken met de diëtist;
- een andere toedieningshoeveelheid bespreken met de diëtist.
Als de misselijkheid aanhoudt, overleg dan met uw (huis)arts of verpleegkundigspecialist.
Uitdroging
U hebt last van een droge mond en u hebt dorst. U plast weinig en uw urine is donker van kleur. Uw huid is minder elastisch. Uw gewicht neemt af.
Oorzaken hiervan kunnen zijn;
- teveel vochtverlies door koorts, diarree en braken;
- meer vochtverlies door een warme omgeving.
Wat kunt u er aan doen?
- Het krijgen van meer vocht bespreken met uw (huis)arts.
Het uitvallen van de neusmaagsonde
Als de neusmaagsonde niet goed ligt of eruit valt, neem dan contact op met de verpleegkundige van de thuiszorgorgansatie of uw huisarts.
Het terugplaatsen van de sonde hoeft niet ’s avonds of ’s nachts te gebeuren, maar kan wachten tot de volgende dag.
Het uitvallen van de neusdarmsonde, gastrostomie of jejunostomie
Als de neusdarmsonde, gastrostomie of de jejunostomie niet goed ligt of eruit valt;
- Overdag; neem contact op met de polikliniek van uw arts.
- ‘s Avonds / ’s nachts; bij de gastrostomie en of jejunum katheters kan de fistelopening binnen enkele uren dichtgroeien, het is daarom belangrijk dat er zo snel mogelijk een nieuwe gastrostomie of jejunostomie wordt geplaatst. Neem direct contact op met de Spoed Eisende Hulp (SEH) via het centrale nummer van het UMC Utrecht; 088 75 555 55 of met de SEH van uw eigen woonplaats.
- Heeft u een jejunostomie en is deze eruit gevallen? Spoel dan de tip onder kraan af en plaats deze ongeveer 2 cm terug in de opening in de buik. Daarmee blijft de fistel open en is terugplaatsen in het ziekenhuis minder ingrijpend.
- Bij een neusdarmsonde kunt u wachten tot de volgende dag.
Contact uitklapper, klik om te openen
Polikliniek Diëtetiek
Het secretariaat diëtetiek is op maandag t/m vrijdag van 8.00 - 12.15 uur en van 13.00 - 16.30 uur bereikbaar. Buiten de genoemde tijden kunt u een bericht inspreken op het antwoordapparaat of een mail sturen. Als u niet op de afgesproken tijd kunt komen, geef dit dan zo vroeg mogelijk aan ons door. Het secretariaat maakt dan een nieuwe afspraak met u. Het e-mailadres kan alleen gebruikt worden voor algemene vragen. In de e-mail mogen geen persoonlijke of medische gegevens staan, omdat e-mailen niet volledig privacy-veilig is.
Als patiënt van het UMC Utrecht hebt u toegang tot het patiëntportaal Mijn UMC Utrecht. U kunt via Mijn UMC Utrecht een bericht sturen naar uw diëtist. U krijgt dan binnen drie tot vijf werkdagen antwoord. U kunt inloggen in het Patiëntportaal Mijn UMC Utrecht met uw DigiD met sms-functie.