Uw arts heeft met u besproken dat u een behandeling krijgt met radiotherapie en aansluitend chemotherapie. In deze folder leest u wat u kunt verwachten tijdens deze periode van behandeling. Voor meer informatie over het glioom, de verschillende types en behandelopties verwijzen wij u naar de folder: ‘glioom’.
Behandelteam uitklapper, klik om te openen
Voor uw behandeling krijgt u voorlichting van uw behandelteam.
Uw behandelteam bestaat uit:
- Neuroloog (hoofdbehandelaar)
- Verpleegkundig specialist neuro-oncologie
- Radiotherapeut
- Internist-oncoloog
- Neurochirurg
Indien nodig zijn er ook een neuropsycholoog en revalidatiearts bij uw behandeling betrokken.
De behandeling uitklapper, klik om te openen
Het is helaas niet mogelijk om definitief te genezen van een glioom. Dat betekent echter niet dat behandeling zinloos is. De behandeling van een glioom is gericht op langdurig remmen van tumorgroei met een goede kwaliteit van leven. Dat is vaak vele jaren mogelijk. Helaas is het niet altijd mogelijk om al aanwezige neurologische klachten met de behandeling weg te nemen. Wel is het vaak mogelijk om nieuwe neurologische klachten te voorkomen.
U komt in aanmerking voor behandeling als er kenmerken aanwezig zijn waarvan het team na overleg besluit dat behandeling nodig is. Dit kan bijvoorbeeld een hogere graad van het glioom zijn of een combinatie van enkele andere kenmerken zoals leeftijd, grootte van de tumor en aanwezigheid van neurologische klachten. Uw neuroloog kan u vertellen waarom deze behandeling bij u geadviseerd wordt.
Methode
De behandeling bestaat uit bestraling (radiotherapie) en hierna medicijnen die de celdeling remmen (chemotherapie). Door middel van bestraling kunnen tumorcellen zo beschadigd worden dat ze niet meer verder kunnen delen en afsterven. Chemotherapie zorgt ervoor dat de tumorcellen zich niet meer kunnen delen. Afhankelijk van bepaalde tumorkenmerken, ook wel tumormarkers (zie ook de folder glioom) wordt gekozen voor behandeling met temozolomide of PCV chemokuren. Deze ‘markers’ zeggen vooral iets over de gevoeligheid van de tumor voor behandeling; het kijken naar de marker kan dan helpen in de keuze van de behandeling.
Behandelschema uitklapper, klik om te openen
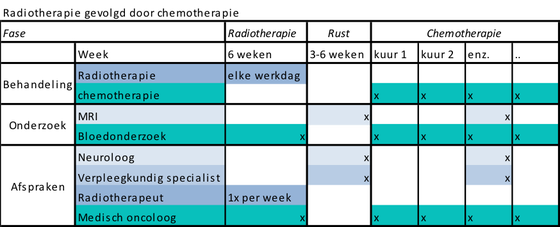
Na de operatie bestaat uw behandeling uit twee fasen:
Fase I: radiotherapie
Fase 2: chemotherapie
Voorbereiding
U heeft al een eerste gesprek met de verpleegkundig specialist en aansluitend met de neuroloog/neuroloog en radiotherapeut gehad. Verder volgen nog enkele afspraken:
- U bezoekt enkele malen de polikliniek radiotherapie. Hier wordt een masker voor de bestraling gemaakt en u krijgt een CT-scan en eventueel een nieuwe MRI-scan.
- U bezoekt in de loop van de radiotherapie het spreekuur van de internist-oncoloog en de verpleegkundige van de medische oncologie voor voorbereiding en voorlichting over de chemotherapie.
Hier hoort ook een bloedonderzoek bij.
Fase 1: Radiotherapie
Het eerste deel van de behandeling, de radiotherapie, duurt zes weken. In deze periode wordt u elke werkdag bestraald.
Controles tijdens de radiotherapie
- U hebt Wekelijks een afspraak met de radiotherapeut, gekoppeld aan de bestraling. De afspraak staat vermeld op de afsprakenlijst van de afdeling radiotherapie. Het doel van de afspraak is controle van bijwerkingen van de bestraling.
Meer informatie over radiotherapie vindt u in hoofdstuk 4.
Rust
Na 6 weken radiotherapie heeft u ongeveer vier weken rust.
Controles tijdens de rustweken
- MRI-scan. Deze MRI-scan is bedoeld om de uitgangssituatie vast te leggen voor de rest van de behandeling. Op deze MRI-scan kunnen wij meestal nog niet zien of de behandeling aanslaat.
- Een afspraak met de verpleegkundig specialist om de medicatie, neurologische klachten, vragen en bijwerkingen van de behandeling te bespreken.
- Een afspraak met de neuroloog. De neuroloog bespreekt met u de uitslag van de MRI-scan en eventueel andere vragen.
Fase 2: Chemotherapie
In de daarop volgende maanden volgen de kuren met chemotherapie. De lengte van de kuur en het aantal kuren verschilt per type chemotherapie.
Controles tijdens de chemotherapie
Na elke paar kuren maken wij een MRI-scan om te zien wat het effect van de behandeling is. De neuroloog bespreekt met u de uitslag van de MRI. Voorafgaand aan de neuroloog spreekt u vaak de verpleegkundig specialist. Zij bespreekt de gevolgen van de ziekte en behandeling op uw dagelijks leven.
Afbeelding 1
Radiotherapie (bestraling) uitklapper, klik om te openen
In dit hoofdstuk staat informatie over radiotherapie (bestraling).
De radiotherapie duurt zes weken. U wordt van maandag tot en met vrijdag bestraald op de afdeling Radiotherapie. De bestraling duurt 10 tot 20 minuten.
Afspraken
- U krijgt een afsprakenlijst van de afdeling Radiotherapie. Het is belangrijk dat u deze lijst goed bewaart.
- In het weekend wordt u niet bestraald. Uitzonderingen hierop worden soms gemaakt in periodes rond de feestdagen.
- Voorafgaand aan de start van de radiotherapie wordt een bestralingsmasker aangemeten op de afdeling radiotherapie.
- Op de afdeling radiotherapie krijgt u, indien gewenst, een machtiging voor de vergoeding van een pruik.
- Het vervoer met de taxi naar de radiotherapie wordt door de meeste zorgverzekeraars vergoed. Wij adviseren u om hierover contact op te nemen met uw zorgverzekering.
Bijwerkingen
Behandeling met radiotherapie van de hersenen kan meerdere bijwerkingen hebben:
- Het haar op uw schedel valt na twee tot drie weken gedeeltelijk uit. Deze haaruitval is meestal tijdelijk. Ook kan de hoofdhuid soms rood en schilferig worden. Daarom adviseren wij u onderstaande huidverzorgingsvoorschriften te volgen.
- Veel patiënten worden vermoeider van een behandeling met radiotherapie. De behandeling, de ziekte, maar ook de ziekenhuisbezoeken kosten energie. Soms ontstaat er door de bestraling zwelling in uw hersenen omdat er vocht rond de tumor ontstaat. Dit kan hoofdpijn, misselijkheid, braken en toename van neurologische klachten met zich meebrengen. U krijgt medicijnen (dexamethason) voorgeschreven als deze klachten zich voordoen.
- Afhankelijk van de plaats van de tumor kunt u andere klachten krijgen, bijvoorbeeld gehoorklachten. De radiotherapeut bespreekt deze bijwerkingen met u.
Uw hoofdhuid verzorgen tijdens radiotherapie
- Was en douche met lauwwarm water en gebruik ongeparfumeerde shampoo
- Dep de bestraalde huid droog (niet wrijven)
- Draag bij direct zonlicht een pet, hoed of sjaal
- Gebruik geen haarföhn
Meer informatie over radiotherapie staat in het informatieboekje “Radiotherapie”. Deze krijgt u van uw radiotherapeut.
Filmpjes over bestraling kunt u vinden op de website van het UMC Utrecht of youtube: www.youtube.com, zoek op: UMC Utrecht en Radiotherapie en mouldroom of bestraling of CT- scan.
Chemotherapie uitklapper, klik om te openen
Wat is chemotherapie?
Chemotherapie is de behandeling van kanker met medicijnen die cytostatica worden genoemd. Deze doden tumorcellen direct of remmen de celdeling waardoor tumorcellen uiteindelijk ook doodgaan.
Hoe werkt chemotherapie?
Na inname komt de chemotherapie in het bloed terecht. Via het bloed wordt het door het hele lichaam verspreid en kan het kankercellen vrijwel overal in het lichaam bereiken. Bij chemotherapie worden alle delende cellen getroffen, ook gezonde cellen. Chemotherapie brengt echter meer schade toe aan tumorcellen dan aan gezonde cellen. Dat komt doordat tumorcellen meer bezig zijn met deling. De gewone cellen herstellen zich na de behandeling.
Waarom heeft chemotherapie bijwerkingen?
Chemotherapie niet alleen invloed op kankercellen, maar ook op gezonde cellen in het lichaam. Vooral snelgroeiende cellen kunnen worden aangetast door chemotherapie. Daarom hebben alle chemotherapie bijwerkingen die in meer of mindere mate kunnen optreden. Deze bijwerkingen zijn afhankelijk van het gebruikte middel, maar kunnen ook van persoon tot persoon verschillen.
Het is belangrijk dat u weet hoe u om kunt gaan met de bijwerkingen die veroorzaakt worden door de chemotherapie. De internist-oncoloog bespreekt deze bijwerkingen met u. U krijgt ook een afspraak bij de verpleegkundige van de dagbehandeling medische oncologie voor een voorlichtingsgesprek. Zij vertelt u hoe u de chemotherapie moet innemen.
Chemotherapie bij het glioom
Er zijn tientallen verschillende soorten cytostatica. Afhankelijk van de soort kanker kunnen één of een aantal daarvan voor een behandeling worden gebruikt. Bij het glioom is de keuze van chemotherapeutische behandeling met temozolomide of PCV-chemokuren. De aan- of afwezigheid van bepaalde tumorkenmerken of ‘markers’ zijn bepalend in de keuze van het type chemotherapie.
Deze ‘markers’ zeggen vooral iets over de gevoeligheid van de tumor voor behandeling; het kijken naar de marker kan dan helpen in de keuze van de behandeling. De verschillende typen chemokuren zijn:
- Temozolomide (indien geen aanwezigheid 1p/19q-codeletie)
- PCV (indien aanwezigheid 1p/19q-codeletie)
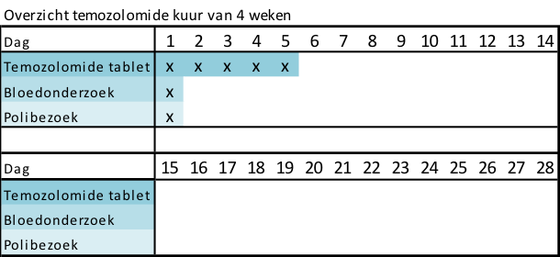
Temozolomide
Temozolomide is chemotherapie in tabletvorm. U neemt temozolomide gedurende vijf dagen een keer per dag in. Daarna neemt u 23 dagen geen temozolomide in. Het totaal van vijf dagen temozolomide en 23 dagen geen temozolomide noemen we één kuur. In totaal krijgt u maximaal twaalf kuren.
In onderstaande afbeelding ziet u globaal hoe het traject eruit ziet.
Afbeelding 2
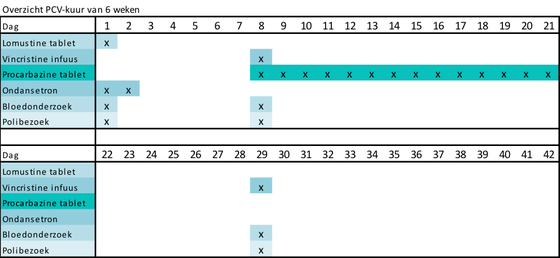
PCV
Een PCV-kuur is een chemokuur die bestaat uit drie soorten medicijnen (cytostatica):
- Procarbazine tabletten
- Lomustine® tabletten
- Vincristine infuus
Deze medicijnen krijgt u via tabletten en via een infuus. De medicijnen via het infuus krijgt u op de dagbehandeling van de afdeling Medische Oncologie van het UMC Utrecht. De capsules neemt u thuis in. Een PCV-kuur duurt zes weken.
In onderstaande afbeelding ziet u globaal hoe het traject eruit ziet.
Afbeelding 3
Meer uitleg over de verschillende typen chemokuren volgt in de voorbereidende consulten en de apart toegevoegde folders.
Meer informatie uitklapper, klik om te openen
Meer informatie of ondersteuning?
Voor meer informatie kunt u terecht op onderstaande websites:
- Polikliniek neuro-oncologie
- Chemotherapie
- Radiotherapie
- Polikliniek 8
- Palliatieve zorg
www.hersentumor.nl
www.hdi.nl of www.ipso.nl
www.hersenletsel.nl
www.epilepsie.nl
Filmpjes over bestraling kunt u vinden op www.youtube.com, zoek op: UMC Utrecht en bestraling. U ziet dan filmpjes over de mouldroom, CT-scan en bestraling.
Op de site www.vokk.nl van de Vereniging voor Ouders, Kinderen en Kanker kunt u de boekjes ‘Chemo Kasper’ over chemotherapie en ‘Radio Robbie’ over radiotherapie aanvragen.
Poli 8 voor aanvullende ondersteuning van patiënten met kanker en hun naasten.
Poli 8 biedt patiënten en hun naasten aanvullende begeleiding. Op poli 8 zijn hulpverleners werkzaam die gespecialiseerd zijn in de ondersteuning en begeleiding van mensen met kanker en hun naasten. Poli 8 bevindt zich op vleugel B2, spreekkamer 8. U heeft geen verwijzing nodig en aan een consult op Poli 8 zijn geen extra kosten aan verbonden.
U kunt zelf langslopen of een afspraak maken via de afsprakenbalie. Hier is ook de brochure Poli 8 verkrijgbaar voor meer informatie.
Telefoonnummer polikliniek 8: 088 75 563 08.
Contact uitklapper, klik om te openen
Als u een afspraak wilt maken op de polikliniek neuro-oncologie, dan heeft u eerst een verwijzing nodig van uw huisarts of specialist.
Polikliniek Neuro-oncologie
polineuro-oncologie@umcutrecht.nl
Geopend maandag t/m vrijdag van 8.00 - 17.00 uur.
Verhinderd?
Als u verhinderd bent voor een afspraak of onderzoek, geef dit dan zo snel mogelijk door via het telefoonnummer van de polikliniek. U kunt dan een nieuwe afspraak maken met de polikliniekmedewerker. We kunnen afspraken die niet op tijd zijn afgezegd in rekening brengen.