Wat is het? uitklapper, klik om te openen
Pembrolizumab is een vorm van immuuntherapie. Het is een PD1-remmer. Pembrolizumab helpt het eigen immuunsysteem om de tumorcellen te herkennen, aan te vallen en op te ruimen.
Hoe wordt het toegediend? uitklapper, klik om te openen
Pembrolizumab wordt afhankelijk van welk tumortype u heeft elke 3 of 6 weken via een infuus toegediend op de dagbehandeling. Het infuus duurt 30 minuten per keer. Soms kan er bij het toedienen een infuusreactie optreden. Daarom wordt geadviseerd om bij de eerste 2 behandelingen niet zelf terug naar huis te rijden.
Afspraken en bloedprikken uitklapper, klik om te openen
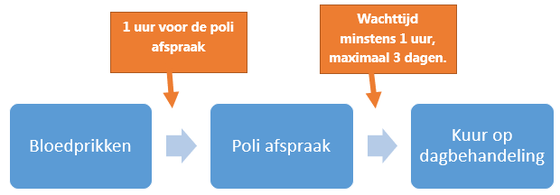
U krijgt voor elke behandeling 2 afspraken: een poliafspraak bij de arts of verpleegkundig specialist en een afspraak op de dagbehandeling.
De arts of verpleegkundig specialist controleert of er bijwerkingen zijn en of de behandeling veilig door kan gaan. Hiervoor zijn ook bloeduitslagen nodig (zie daarvoor hieronder). Hij of zij geeft daarna opdracht aan de apotheek om de behandeling klaar te maken.
Tijdens afspraak op de dagbehandeling wordt de behandeling toegediend. Afhankelijk van uw reisafstand en onze planningsmogelijkheden krijgt u de behandeling op dezelfde dag als de poliafspraak of maximaal 3 dagen later.
Bloedprikken
Vooraf aan elke behandeling moet u bloed laten prikken. Dit is om te controleren of er bijwerkingen zijn ontstaan en of de behandeling veilig door kan gaan.
Wanneer: 1 uur voor de poliafspraak. In overleg met uw arts kan dit soms worden aangepast. Ook bij deelname aan studies kan dit soms anders zijn. Let op: in uw brief met afspraken staat niet wanneer u bloed moet prikken. Hou dit dus zelf in de gaten!
Waar: Het bloedprikken kan bij het poli-laboratorium (receptie 25) op de begane grond.
Hoe: U hebt een bloedprik-formulier nodig. Deze krijgt u van de arts. U hoeft geen afspraak te maken om bloed te prikken en wordt snel geholpen.
Welke bijwerkingen heeft pembrolizumab? uitklapper, klik om te openen
Pembrolizumab kan zogenaamde ‘auto-immuun’ bijwerkingen geven. Dat zijn bijwerkingen die ontstaan doordat uw eigen afweersysteem zich tegen gezonde lichaamscellen keert en deze beschadigt. Daardoor kunnen er op verschillende plekken in het lichaam ontstekingsreacties ontstaan.
Voorbeelden van bijwerkingen zijn: vermoeidheid, huiduitslag, jeuk, vitiligo (witte verkleuring van de huid), hoesten, kortademigheid, diarree, misselijkheid, spier- en gewrichtsklachten, hoofdpijn, problemen met zien (wazig zien). Meestal zijn deze bijwerkingen mild, bijvoorbeeld vermoeidheid of huiduitslag. Een bijwerking kan echter ook snel ernstig worden. Daarom willen we dat u contact met ons opneemt als u na de immuuntherapie nieuwe klachten ontwikkeld.
Ernstige bijwerkingen komen bij ongeveer 1 op de 8 patiënten voor. Deze gaan meestal niet vanzelf over; en moeten met prednison worden behandeld om het immuunsysteem weer tot rust te brengen. Als bijwerkingen op tijd worden behandelt dan lukt het meestal om ze onder controle te krijgen. Bijwerkingen van het hormoonstelsel (bijvoorbeeld een tekort aan schildklierhormoon) gaan niet meer over; behandeling met ondersteunende medicatie is dan levenslang noodzakelijk. Bij pembrolizumab krijgt ongeveer 1 op de 10 patiënten een te traag werkende schildklier. Ook andere bijwerkingen van het hormoonstelsel zoals suikerziekte (diabetes) en tekort aan stresshormoon kunnen voorkomen en gaan niet over. Dit is erg zeldzaam (1 op de 100 patiënten).
Moeten personen in uw naaste omgeving speciale maatregelen nemen? uitklapper, klik om te openen
Het verzorgen van een patiënt die met pembrolizumab wordt behandeld levert geen gevaar op voor de familie of mantelzorgers. Lichamelijk contact, het gemeenschappelijk gebruik van huishoudelijke materialen, sanitaire ruimten, bestek of servies zijn niet gevaarlijk. Het is daarom niet nodig voorzorgsmaatregelen te nemen voor thuis.
Seks en zwangerschap uitklapper, klik om te openen
Immuuntherapie kan schadelijk zijn voor de ontwikkeling van een ongeboren baby. Het is daarom belangrijk dat zowel mannen als vrouwen daarom tot 6 maanden na de laatste dosis immuuntherapie een betrouwbare vorm van anticonceptie gebruiken. Voorbeelden van betrouwbare vormen van anticonceptie zijn een anticonceptiepil, een spiraaltje of sterilisatie. Gebruik van condooms is alleen noodzakelijk als ze gebruikt worden om zwangerschap te voorkomen (anticonceptie), niet omdat de partner via seksueel contact zou kunnen worden blootgesteld aan immuuntherapie.